Λαπαροσκοπική αποκατάσταση βουβωνοκήλης: όσα πρέπει να ξέρετε
Τι είναι η λαπαροσκοπική αποκατάσταση βουβωνοκήλης;
Η λαπαροσκοπική αποκατάσταση βουβωνοκήλης με πλέγμα, είναι η συχνότερη επέμβαση της γενικής χειρουργικής και γίνεται για τη θεραπεία της βουβωνοκήλης. Είναι μια γρήγορη και εύκολη επέμβαση, αν και μπορεί να έχει ως επακόλουθο σοβαρά προβλήματα εφόσον δεν γίνει με τη δέουσα προσοχή και από χειρουργό με εμπειρία και εξειδίκευση. Συνήθως γίνεται με γενική αναισθησία, αλλά μπορεί πολύ εύκολα να γίνει και με τοπική ή περιοχική (π.χ. ραχιαία/επισκληρίδιο) αναισθησία, σε όσους ασθενείς προτιμούν να παραμένουν ξύπνιοι κατά τη διάρκεια του χειρουργείου, ή σε ηλικιωμένους στους οποίους η γενική αναισθησία μπορεί να είναι επικίνδυνη.
Παρακάτω θα βρείτε αναλυτικές πληροφορίες για την λαπαροσκοπική αποκατάσταση βουβωνοκήλης, την προετοιμασία που απαιτείται, πως γίνεται η τεχνική και τις διαφορές της από την ανοικτή μέθοδο, τα πλεονεκτήματα της μεθόδου, την μετεγχειρητική ανάρρωση και τα αποτελέσματα
Πριν την επέμβαση
Προετοιμασία για λαπαροσκοπική αποκατάσταση βουβωνοκήλης με πλέγμα
Η αποκατάσταση βουβωνοκήλης με πλέγμα είναι μια σχετικά απλή επέμβαση που γίνεται με ημερήσια νοσηλεία. Πέρα από ένα γενικό αιματολογικό και καρδιολογικό έλεγχο δε χρειάζεται κάποια ιδιαίτερη προετοιμασία του ασθενούς. Άτομα που ανήκουν σε ομάδες υψηλού κινδύνου μπορούν να υποβληθούν με ασφάλεια σε επέμβαση υπό τοπική αναισθησία.
Η Επέμβαση
Πως γίνεται η αποκατάσταση βουβωνοκήλης με πλέγμα:
Ανοικτή αποκατάσταση βουβωνοκήλης
Στην ανοικτή αποκατάσταση βουβωνοκήλης αρχικά γίνεται μία τομή στο δέρμα πάνω από την κήλη και στη συνέχεια διαχωρίζουμε τους μύες του πρόσθιου κοιλιακού τοιχώματος. Αφού αποκολλήσουμε το περιεχόμενο της κήλης από τους μύες, το επαναφέρουμε στην κοιλιακή κοιλότητα, και ενισχύουμε το μυικό τοίχωμα σε διαφορετικά στρώματα, δίνοντας μεγάλη προσοχή στο να μην τραυματίσουμε τα αγγεία του όρχι στους άντρες.
Υπάρχουν πολλές διαφορετικές τεχνικές αποκατάστασης βουβωνοκήλης, αλλά ο κυριότερος διαχωρισμός είναι ανάμεσα στην αποκατάσταση με πλέγμα, και με ραφες μόνο χωρίς τη χρήση συνθετικού υλικού. Οι παλιότερες τεχνικές αποκατάστασης βουβωνοκήλης χωρίς πλέγμα (Bassinι, Darn), είχαν πολύ υψηλά ποσοστά υποτροπών, μέχρι και 20%, γι’ αυτό και εγκαταλείφθηκαν. Από την άλλη υπάρχουν τεχνικές χωρίς πλέγμα, όπως η Shouldice, που έχουν πολύ χαμηλά αποτελέσματα υποτροπών, αντίστοιχα της αποκατάστασης με πλέγμα.
Η ανοικτή αποκατάσταση βουβωνοκήλης με πλέγμα, με κυριότερο εκπρόσωπο την τεχνική Lichtenstein, έχει πολύ χαμηλά ποσοστά υποτροπών, κάτω του 1%. Στη συγκεκριμένη τεχνική, κατά τη διάρκεια της επέμβασης, τοποθετείται συνθετικό πλέγμα πολυπροπυλενίου ανάμεσα στις μυϊκές ομάδες, και καθηλώνεται με ραφές σε συγκεκριμένα σημεία του βουβωνικού πόρου. Η αποκατάσταση με πλέγμα όμως, παρόλο που είναι τεχνικά πιο εύκολη, γρήγορη και ασφαλής, έχει ένα μικρό ρίσκο ανάπτυξης επιπλοκών από το πλέγμα. Μετά την επέμβαση μπορεί να ακολουθήσει αίσθημα βάρους ή ξένου σώματος, χρόνιος πόνος, και στη χειρότερη περίπτωση επιμόλυνση του πλέγματος. Σε όλες τις παραπάνω περιπτώσεις μπορεί να απαιτηθεί επανεπέμβαση για επιδιόρθωση της επιπλοκής, ενώ σπάνια μπορεί τα συμπτώματα να επιμείνουν δια βίου. Πάντως πρέπει να σημειωθεί ότι η εμφάνιση χρόνιου πόνου είναι πιθανή και μετά από αποκατάσταση βουβωνοκήλης χωρίς πλέγμα.
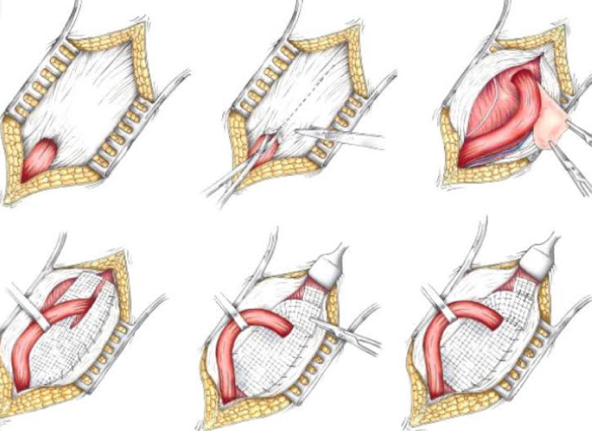
Λαπαροσκοπική αποκατάσταση βουβωνοκήλης με πλέγμα
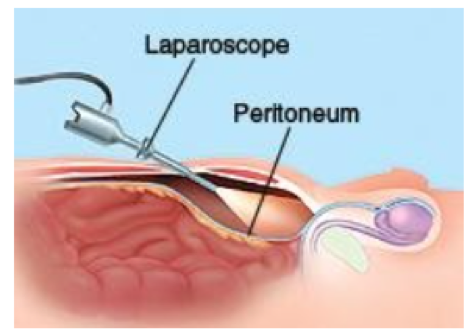
Η Ολικά Εξωπεριτοναϊκή Λαπαροσκοπική Αποκατάσταση Βουβωνοκήλης είναι η πιο προηγμένη μέθοδος θεραπείας της βουβωνοκήλης. Χρειάζεται βαθιά γνώση της ανατομίας της βουβωνικής χώρας και προχωρημένες λαπαροσκοπικές ικανότητες, αλλά είναι ταχύτατη, εκπληκτικά ανώδυνη και προσφέρει άμεση επάνοδο στις ασχολίες και πολύ γρήγορη επιστροφή στην εργασία.
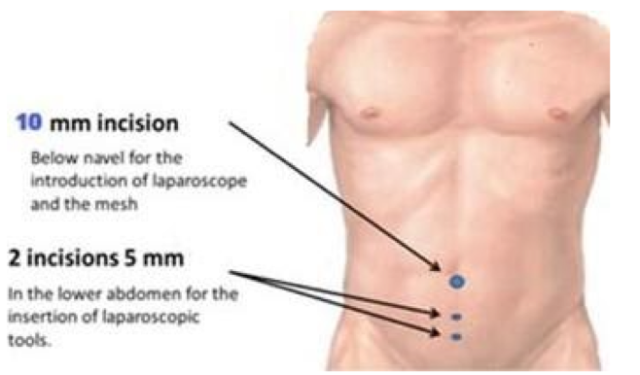
Ποια άτομα ωφελούνται από τη Λαπαροσκοπική Αποκατάσταση Βουβωνοκήλης;
Η Ολικά Εξωπεριτοναϊκή λαπαροσκοπική Αποκατάσταση βουβωνοκήλης ενδείκνυται απόλυτα:
- σε άτομα με αμφοτερόπλευρες βουβωνοκήλες
- σε νέα άτομα με μικρές βουβωνοκήλες (που δεν θέλουν να έχουν επιπλοκές, υποτροπές και σημάδια από τις τομές)
- σε γυναίκες στις οποίες υπάρχει πάντα η πιθανότητα μηροκήλης
- σε άτομα που είχαν βουβωνοκήλη και εμφανίστηκε υποτροπή
Τι πλεονεκτήματα έχει η λαπαροσκοπική αποκατάσταση βουβωνοκήλης με πλέγμα;
Η λαπαροσκοπική αποκατάσταση της βουβωνοκήλης έχει σημαντικά πλεονεκτήματα σε σχέση με την ανοικτή μέθοδο γι αυτό και πλέον συστύνεται στην πλειοψηφία των ασθενών να γίνεται η λαπαροσκπική μέθοδος. Συγκεκριμένα η λαπαροσκοπική μέθοδος:
- Έχει ταχύτατη ανάρρωση και επαναφορά στην εργασία
- Είναι εντελώς ανώδυνη
- Απαιτεί ημερήσια νοσηλεία
- Έχει μηδαμινή απώλεια αίματος
- Δεν γίνονται μεγάλες τομές και επιτυγχάνεται πολύ καλό αισθητικό αποτέλεσμα
- Δεν διαταράσσει τους μυς της κοιλιάς και δεν προκαλείται τραύμα
- Σε σχέση με την ενδοπεριτοναϊκή τεχνική, αποφεύγεται η είσοδο στην κοιλιακή κοιλότητα, και δε χρειάζεται καθήλωση του πλέγματος που μπορεί να προκαλέσει χρόνιο πόνο.
- Μπορεί να γίνει και με τοπική αναισθησία
- Το κόστος της είναι μικρότερο σε σχέση με την ανοικτή μέθοδο καθώς έχει μικρότερη διάρκεια νοσηλείας, επέμβασης αλλά και αποκατάστασης
Μετά την επέμβαση
Τι μετεγχειρητική αγωγή λαμβάνεται μετά από τη λαπαροσκοπική αποκατάσταση βουβωνοκήλης
Ενώ στην ανοικτή αποκατάσταση ο ασθενής μετά την επέμβαση χρειάζεται να λάβει αναλγητικά φάρμακα καθώς υπάρχει πόνος, με τη λαπαροσκοπική αποκατάσταση βουβωνοκήλης δεν υπάρχει καθόλου ανάγκη για λήψη αναλγητικών φαρμάκων και δεν απαιτείται αποχή από την εργασία. Μετά την επέμβαση οι ασθενείς τρώνε και κινητοποιούνται πλήρως μέσα σε 2-3 ώρες και μπορούν να πάρουν εξιτήριο μετά από μερικές ώρες.
Ανάρρωση μετά την αποκατάσταση βουβωνοκήλης
Η ανάρρωση εξαρτάται από την τεχνική της επέμβασης. Στη λαπαροσκοπική αποκατάσταση βουβωνοκήλης με πλέγμα οι ασθενείς την επόμενη μέρα μπορούν να κινητοποιηθούν χωρίς περιορισμό, και επιστρέφουν σε καθιστική εργασία 2-3 ημέρες μετά την επέμβαση.
Μπορούν να κάνουν ελαφρές ασκήσεις μετά από μια εβδομάδα, και εφόσον η κήλη ήταν μικρή, επιστρέφουν σε πλήρεις ασχολίες συμπεριλαμβανομένων έντονης γυμναστικής και γυμναστηρίου στις 2 εβδομάδες από την λαπαροσκοπική αποκατάσταση. Οι επιπλοκές είναι σπάνιες εφόσον η επέμβαση εκτελείται από έμπειρο χειρουργό. Οι επιπλοκές από τραυματισμό των αγγείων είναι σπάνιες, όπως και οι υποτροπές, ενώ σοβαροί τραυματισμοί παρακείμενων οργάνων μπορούν να συμβούν μόνο από χειρουργούς χωρίς την απαραίτητη εμπειρία. Τα σύνδρομα χρόνιου πόνου και οι επιπλοκές πλεγμάτων είναι επίσης σπανιότατες εφόσον ο χειρουργός έχει την απαραίτητη εμπειρία.
Διαφορές μεταξύ της ανοικτής και της λαπαροσκοπικής αποκατάστασης βουβωνοκήλης στην ανάρρωση:
|
Ανοικτή μέθοδος |
Λαπαροσκοπική μέθοδος |
|
Έντονος πόνος μετά την επέμβαση |
Καθόλου πόνος |
|
Ανάγκη για λήψη φαρμάκων |
Καθόλου λήψη φαρμάκων |
| Επιστροφή στην εργασία σε 2-3 εβδομάδες |
Επιστροφή στην εργασία σε 2-3 μέρες |
|
Επιστροφή στην χειρωνακτική εργασία σε 6-8 εβδομάδες |
Επιστροφή στην χειρωνακτική εργασία σε 2 εβδομάδες |
| Απαιτείται αποχή από δραστηριότητες |
Άμεση Κινητοποίηση |
